CPAP – jak działa i dlaczego jest najskuteczniejszym leczeniem OBS?
CPAP – jak działa i dlaczego jest najskuteczniejszym leczeniem bezdechu sennego?
CPAP to podstawowa i najskuteczniejsza metoda leczenia obturacyjnego bezdechu sennego. Działa mechanicznie: utrzymuje drożność górnych dróg oddechowych podczas snu i zapobiega powstawaniu bezdechów.
Dobrze dobrana terapia CPAP może już od pierwszych nocy zmniejszyć chrapanie, ograniczyć przerwy w oddychaniu, poprawić natlenienie, zmniejszyć liczbę mikroprzebudzeń i przywrócić bardziej regenerujący sen.
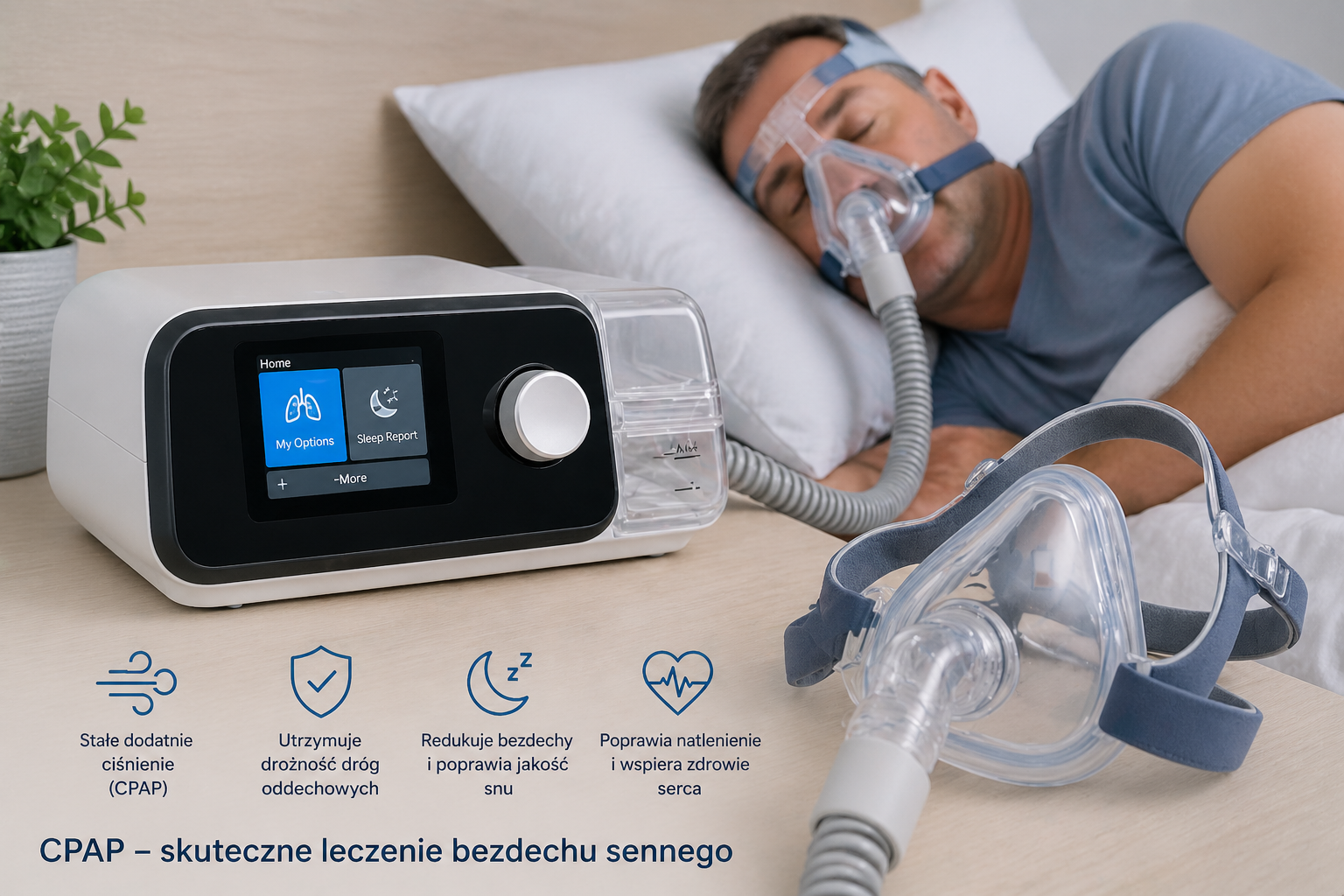
Co to jest CPAP?
CPAP to skrót od angielskiego określenia Continuous Positive Airway Pressure, czyli stałe dodatnie ciśnienie w drogach oddechowych. Jest to metoda leczenia zaburzeń oddychania podczas snu, przede wszystkim obturacyjnego bezdechu sennego.
Aparat CPAP nie jest respiratorem w potocznym rozumieniu tego słowa. Nie „oddycha za pacjenta”. Pacjent oddycha samodzielnie, a urządzenie dostarcza powietrze pod odpowiednim ciśnieniem, aby drogi oddechowe pozostawały otwarte w trakcie snu.
Typowy zestaw CPAP składa się z aparatu generującego przepływ powietrza, przewodu, maski oraz często nawilżacza. Najważniejsze jest jednak nie samo urządzenie, ale prawidłowe dopasowanie terapii: ciśnienia, maski, komfortu oddychania i sposobu kontroli leczenia.
Jak działa CPAP w bezdechu sennym?
W obturacyjnym bezdechu sennym problem polega na tym, że podczas snu tkanki gardła ulegają zwiotczeniu. U części osób prowadzi to do zwężenia lub całkowitego zamknięcia górnych dróg oddechowych. Powietrze nie może wtedy swobodnie przepływać do płuc.
Organizm próbuje oddychać, klatka piersiowa nadal pracuje, ale przepływ powietrza jest ograniczony. Dochodzi do spadku natlenienia, wzrostu wysiłku oddechowego i krótkiego wybudzenia, które przywraca napięcie mięśni gardła. Pacjent najczęściej tego wybudzenia nie pamięta.
CPAP przerywa ten mechanizm. Powietrze pod dodatnim ciśnieniem utrzymuje drożność dróg oddechowych, zanim dojdzie do ich zapadnięcia. Dzięki temu oddech pozostaje stabilny, a sen nie jest wielokrotnie przerywany przez epizody bezdechu.
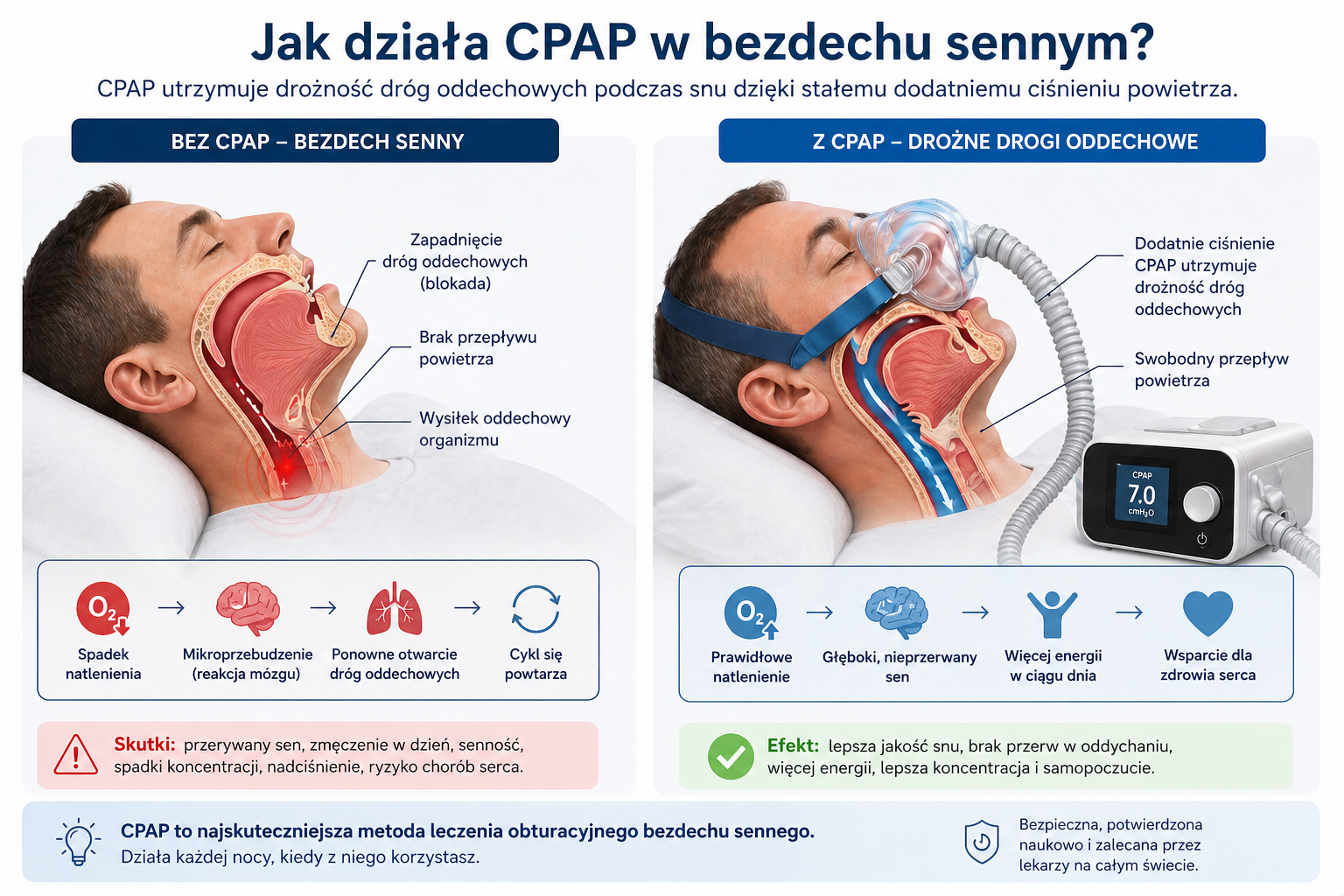
Co dokładnie robi dodatnie ciśnienie?
- utrzymuje światło gardła otwarte przez całą noc,
- zmniejsza lub eliminuje bezdechy i spłycenia oddechu,
- stabilizuje przepływ powietrza,
- ogranicza spadki saturacji,
- zmniejsza liczbę mikroprzebudzeń,
- poprawia ciągłość i jakość snu.
Jakie są rodzaje bezdechów sennych?
Nie każdy bezdech senny ma ten sam mechanizm. To ważne, ponieważ dobór leczenia zależy od rodzaju zaburzeń oddychania widocznych w badaniu snu.
Najczęstszy typ. Problemem jest mechaniczne zwężanie lub zamykanie górnych dróg oddechowych podczas snu. Praca oddechowa jest zachowana, ale powietrze nie przepływa prawidłowo.
W tym typie problem nie polega na zapadaniu się gardła, ale na okresowym braku prawidłowego sygnału oddechowego z ośrodkowego układu nerwowego.
Łączy cechy bezdechu centralnego i obturacyjnego. Zwykle wymaga dokładniejszej interpretacji badania i indywidualnego doboru leczenia.
Nie zawsze problemem są pełne bezdechy. Czasem dominują spłycenia oddechu, wzrost wysiłku oddechowego i mikroprzebudzenia.
Jeżeli chcesz zrozumieć różnice między AHI, RDI i mikroprzebudzeniami, zobacz: AHI i RDI — jak rozumieć wynik badania snu?
Dlaczego CPAP jest najskuteczniejszym leczeniem OBS?
CPAP jest uznawany za podstawową metodę leczenia obturacyjnego bezdechu sennego, ponieważ działa bezpośrednio na mechanizm choroby. Jeżeli problemem jest zapadanie się gardła, dodatnie ciśnienie utrzymuje gardło otwarte.
To odróżnia CPAP od wielu innych metod. Redukcja masy ciała może być bardzo ważna, ale zwykle wymaga czasu. Leczenie pozycyjne pomaga głównie u osób z bezdechem nasilającym się w pozycji na plecach. Aparaty wewnątrzustne mogą być skuteczne u wybranych pacjentów, ale nie u wszystkich. Operacje laryngologiczne mają konkretne wskazania i nie zawsze usuwają problem w całości.
- działa od pierwszej nocy, jeśli jest prawidłowo dobrany i używany,
- bezpośrednio zapobiega zapadaniu się dróg oddechowych,
- może bardzo skutecznie zmniejszać liczbę bezdechów i spłyceń oddechu,
- poprawia natlenienie i ciągłość snu,
- pozwala monitorować leczenie na podstawie danych z aparatu.
CPAP a APAP i BiPAP — czym się różnią?
| Rodzaj terapii | Jak działa? | Kiedy bywa stosowana? |
|---|---|---|
| CPAP | Podaje stałe dodatnie ciśnienie przez całą noc. | Klasyczne leczenie obturacyjnego bezdechu sennego. |
| APAP | Automatycznie zmienia ciśnienie w określonym zakresie zależnie od potrzeb pacjenta. | Często stosowany w praktyce, zwłaszcza gdy zapotrzebowanie na ciśnienie zmienia się w nocy. |
| BiPAP / BPAP | Podaje inne ciśnienie przy wdechu i inne przy wydechu. | W wybranych sytuacjach, np. przy nietolerancji wysokich ciśnień lub określonych zaburzeniach wentylacji. |
O wyborze trybu terapii powinien decydować wynik badania snu, objawy, choroby współistniejące i tolerancja leczenia.
Jakie są rodzaje masek CPAP?
Dobór maski jest jednym z najważniejszych elementów skutecznego leczenia. Nawet najlepszy aparat nie pomoże, jeśli pacjent nie będzie w stanie regularnie spać w masce. Dlatego maska musi być dopasowana do sposobu oddychania, budowy twarzy, pozycji snu, obecności niedrożności nosa i indywidualnej tolerancji.
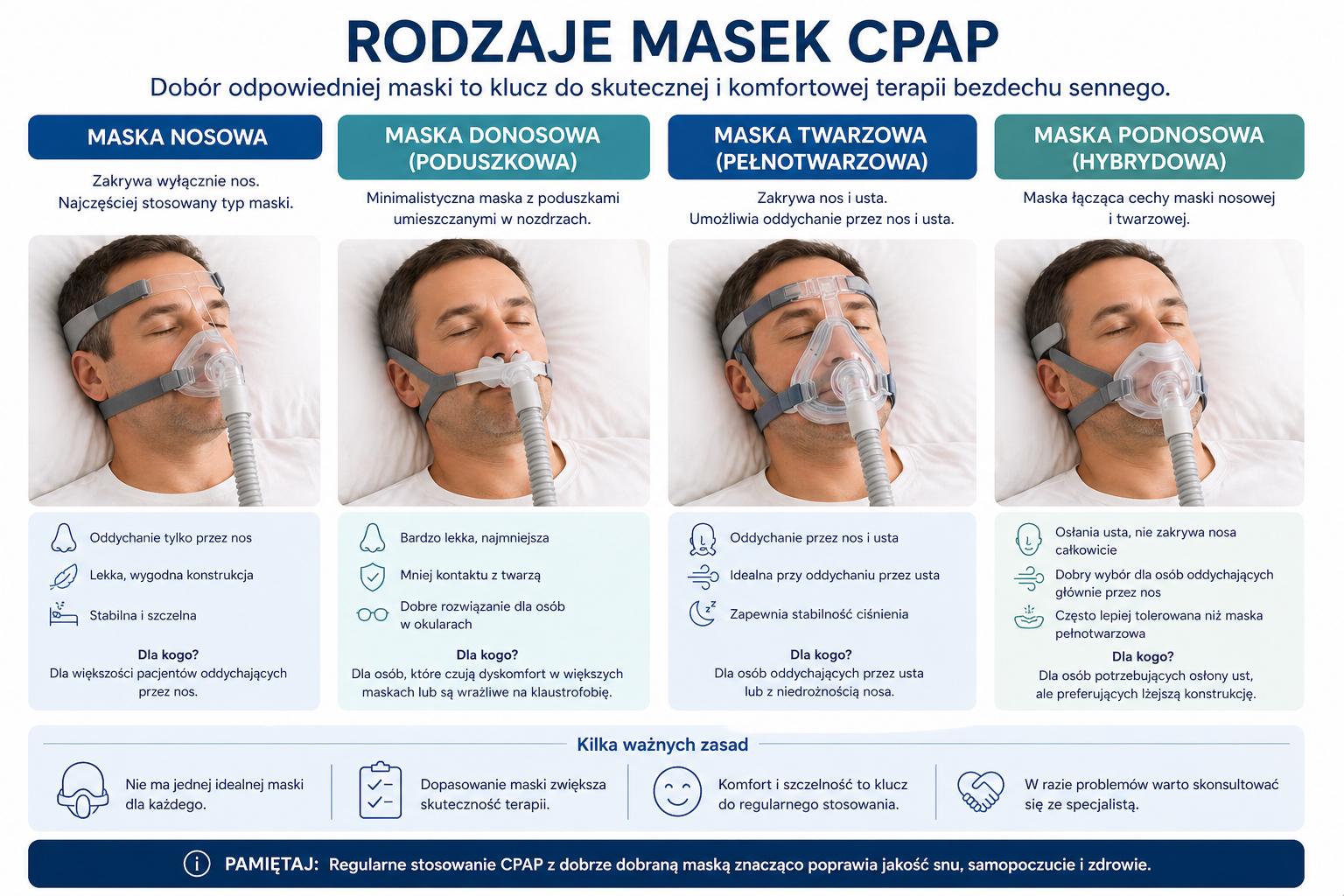
Maska nosowa
Obejmuje nos i jest jednym z najczęściej stosowanych typów masek. Sprawdza się u pacjentów, którzy oddychają głównie przez nos i dobrze tolerują kontakt maski z twarzą. Może być wygodnym kompromisem między stabilnością a komfortem.
Maska donosowa / poduszkowa
To mniejsza, bardziej minimalistyczna maska, która opiera się przy nozdrzach. Może być dobrym wyborem dla osób, które czują klaustrofobię w większej masce, noszą okulary, czytają przed snem albo źle tolerują zasłonięcie większej części twarzy.
Maska twarzowa / pełnotwarzowa
Zakrywa nos i usta. Bywa stosowana u osób oddychających przez usta, z istotną niedrożnością nosa lub z dużymi przeciekami przez usta podczas terapii. Może być bardzo pomocna, ale wymaga starannego dopasowania, aby ograniczyć przecieki.
Maska hybrydowa
Łączy cechy maski twarzowej i donosowej. Może być rozwiązaniem dla pacjentów, którzy potrzebują objęcia ust, ale chcą uniknąć klasycznej dużej maski zakrywającej nos.
Dla kogo jest leczenie CPAP?
Terapia CPAP jest szczególnie istotna u pacjentów z umiarkowanym i ciężkim obturacyjnym bezdechem sennym, ale decyzja nie powinna opierać się wyłącznie na liczbie AHI. Znaczenie mają także objawy, choroby współistniejące, stopień senności, spadki saturacji oraz ryzyko sercowo-naczyniowe.
- umiarkowany lub ciężki obturacyjny bezdech senny,
- senność w ciągu dnia,
- mikrosny lub senność za kierownicą,
- nadciśnienie tętnicze, zwłaszcza trudne do kontroli,
- migotanie przedsionków lub inne zaburzenia rytmu serca,
- choroba wieńcowa, niewydolność serca lub przebyty udar,
- zawód wymagający wysokiej koncentracji, np. kierowca.
W łagodnym OBS leczenie może być bardziej indywidualne. U części pacjentów wystarczy redukcja masy ciała, leczenie pozycyjne, leczenie laryngologiczne lub aparat wewnątrzustny. U innych — mimo łagodnego AHI — objawy są na tyle istotne, że warto rozważyć terapię dodatnim ciśnieniem.
Nie wiesz, czy CPAP jest dla Ciebie?
Najpierw potrzebne jest badanie snu i interpretacja wyniku w kontekście objawów. Samo chrapanie nie wystarcza do rozpoznania, ale nie warto go ignorować.
Czy można przyzwyczaić się do CPAP?
Tak. Większość pacjentów potrzebuje kilku dni lub tygodni, aby przyzwyczaić się do terapii. Najczęstszy błąd polega na założeniu, że pierwsza noc musi być idealna. W praktyce CPAP wymaga krótkiego okresu adaptacji.
Komfort leczenia zależy od kilku elementów: maski, ciśnienia, nawilżania, drożności nosa, ustawień rampy, pozycji snu i wsparcia na początku terapii.
Najczęstsze problemy na początku terapii
| Problem | Możliwa przyczyna | Co zwykle pomaga? |
|---|---|---|
| Uczucie zbyt dużego ciśnienia | Brak adaptacji, zbyt szybki start ciśnienia, stres | Rampa, korekta ustawień, spokojne przyzwyczajanie się |
| Suchość nosa lub gardła | Przepływ powietrza, oddychanie przez usta | Nawilżacz, korekta maski, ocena drożności nosa |
| Przecieki maski | Zły rozmiar, zbyt mocne lub zbyt luźne paski | Dopasowanie maski, zmiana typu maski |
| Klaustrofobia | Nietolerancja dużej maski | Maska donosowa, stopniowa ekspozycja, krótkie próby w dzień |
| Powietrze uciekające przez usta | Oddychanie przez usta, niedrożność nosa | Maska twarzowa, pasek podbródkowy, leczenie nosa |
Jakich efektów można oczekiwać po leczeniu CPAP?
Efekty terapii zależą od nasilenia bezdechu, objawów wyjściowych, chorób współistniejących i regularności używania aparatu. U części pacjentów poprawa jest bardzo szybka, u innych narasta stopniowo.
Efekty, które mogą pojawić się szybko
- mniejsze chrapanie lub jego ustąpienie,
- rzadsze wybudzenia w nocy,
- lepsza świeżość po przebudzeniu,
- mniejsza senność dzienna,
- lepsza koncentracja,
- mniej porannych bólów głowy.
Efekty długoterminowe
- lepsza kontrola ciśnienia tętniczego,
- mniejsze obciążenie układu sercowo-naczyniowego,
- poprawa jakości życia,
- zmniejszenie ryzyka senności za kierownicą,
- większa wydolność psychiczna w ciągu dnia.
CPAP a inne metody leczenia bezdechu sennego
CPAP jest najskuteczniejszą metodą kontroli obturacyjnego bezdechu sennego, ale nie oznacza to, że inne metody są bez znaczenia. Najlepsze efekty często daje leczenie kompleksowe.
| Metoda | Rola w leczeniu | Najważniejsze ograniczenie |
|---|---|---|
| CPAP / APAP | Najskuteczniej kontroluje obturacyjne zdarzenia oddechowe. | Wymaga regularnego stosowania i adaptacji do maski. |
| Redukcja masy ciała | Może zmniejszyć nasilenie OBS i poprawić zdrowie metaboliczne. | Efekt wymaga czasu; nie zawsze eliminuje bezdech. |
| Leczenie pozycyjne | Pomaga u pacjentów z bezdechem nasilonym w pozycji na plecach. | Nie działa u każdego i wymaga potwierdzenia w badaniu. |
| Aparaty wewnątrzustne | Mogą pomagać w wybranych przypadkach łagodnego lub umiarkowanego OBS. | Wymagają kwalifikacji stomatologicznej i kontroli skuteczności. |
| Leczenie laryngologiczne | Może poprawić drożność nosa lub usunąć konkretne przeszkody anatomiczne. | Nie zawsze wystarcza jako jedyna metoda leczenia OBS. |
Więcej o pełnym podejściu przeczytasz tutaj: Leczenie bezdechu sennego — wszystkie metody.
Jak wygląda droga pacjenta do CPAP?
- Podejrzenie OBS — chrapanie, przerwy w oddychaniu, senność, nadciśnienie lub niewyspanie.
- Badanie snu — najczęściej poligrafia domowa, czasem polisomnografia.
- Interpretacja wyniku — ocena AHI, ODI, saturacji, objawów i chorób współistniejących.
- Kwalifikacja do leczenia — CPAP, APAP lub inne metody zależnie od wyniku.
- Dobór maski i ustawień — kluczowy etap dla komfortu terapii.
- Kontrola skuteczności — ocena danych z aparatu, przecieków, resztkowego AHI i samopoczucia.
Powiązane artykuły
Jeżeli interesuje Cię leczenie CPAP, przeczytaj także:
FAQ — najczęstsze pytania o CPAP
Czy CPAP pomaga od pierwszej nocy?
U wielu pacjentów poprawa pojawia się bardzo szybko, czasem już po pierwszych nocach. Pełna adaptacja może jednak wymagać kilku dni lub tygodni.
Czy CPAP leczy bezdech senny na stałe?
CPAP skutecznie kontroluje bezdech podczas używania aparatu, ale zwykle nie usuwa anatomicznej lub czynnościowej przyczyny choroby. Po odstawieniu aparatu bezdechy najczęściej wracają.
Czy CPAP jest głośny?
Nowoczesne aparaty CPAP są zwykle ciche. Hałas częściej wynika z przecieków maski niż z samego urządzenia.
Czy można dobrać CPAP samodzielnie?
Nie zaleca się samodzielnego doboru terapii. Potrzebne jest badanie snu, ocena rodzaju bezdechów i ustalenie odpowiednich ustawień.
Jaka maska CPAP jest najlepsza?
Nie ma jednej najlepszej maski dla wszystkich. Najlepsza jest ta, która jest szczelna, wygodna i pozwala regularnie spać z aparatem przez większość nocy.
Czy CPAP można stosować przy zatkanym nosie?
Można, ale niedrożność nosa często utrudnia terapię. Warto ocenić drożność nosa, rozważyć nawilżanie, leczenie laryngologiczne lub dobór innego typu maski.
Czym różni się CPAP od APAP?
CPAP podaje stałe ciśnienie, a APAP automatycznie zmienia ciśnienie w zadanym zakresie. Wybór zależy od wyniku badania, objawów i tolerancji leczenia.
CPAP działa najlepiej, gdy jest dobrze dobrany
Skuteczna terapia zaczyna się od prawidłowej diagnostyki. Jeśli chrapiesz, masz przerwy w oddychaniu, senność dzienną lub nadciśnienie — warto wykonać badanie snu.
Umów badanie snu · Zrób test ryzyka · Dowiedz się więcej o diagnostyce
