Nawilżacz w terapii CPAP – czy jest niezbędny?
Nawilżacz w terapii CPAP – czy jest niezbędny? Kompletny przewodnik dla pacjenta
Nawilżacz w terapii CPAP jest jednym z najczęściej omawianych elementów leczenia obturacyjnego bezdechu sennego (OBS). Czy jest konieczny? Czy poprawia skuteczność terapii? A może to tylko dodatek zwiększający komfort? W tym artykule znajdziesz kompleksową odpowiedź – opartą na praktyce klinicznej i aktualnej wiedzy z zakresu medycyny snu.
CPAP i nawilżacz – jak działa terapia?
Terapia CPAP (Continuous Positive Airway Pressure) polega na podawaniu powietrza pod dodatnim ciśnieniem, które zapobiega zapadaniu się górnych dróg oddechowych podczas snu. Dzięki temu eliminowane są epizody bezdechu i spłycenia oddychania.
Więcej o samej chorobie przeczytasz tutaj: co to jest obturacyjny bezdech senny.
Problem polega na tym, że powietrze podawane przez aparat CPAP jest:
- suche,
- ciągłe (bez fizjologicznych przerw),
- często pod wyższym ciśnieniem niż naturalne oddychanie.
To właśnie dlatego u części pacjentów pojawia się dyskomfort, który może ograniczać tolerancję terapii.
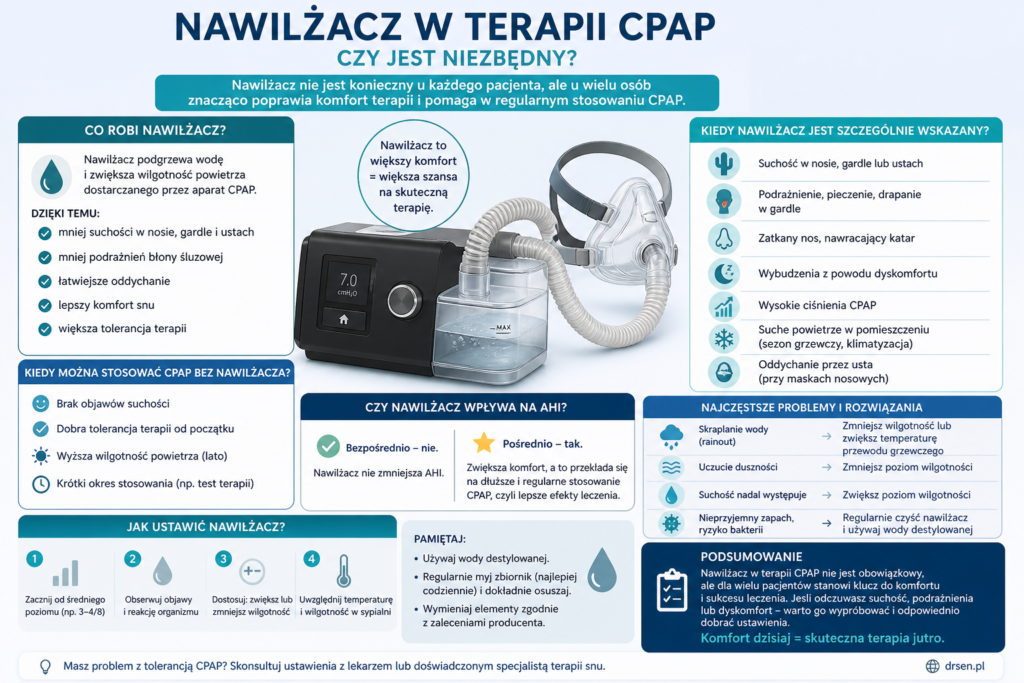
Co robi nawilżacz w CPAP?
Nawilżacz zwiększa wilgotność powietrza dostarczanego przez aparat CPAP. W praktyce oznacza to, że:
- śluzówki nosa są mniej podrażnione,
- zmniejsza się uczucie suchości gardła,
- oddawanie powietrza staje się bardziej naturalne,
- pacjent lepiej toleruje maskę i przepływ powietrza.
W nowoczesnych systemach CPAP stosuje się często również podgrzewane przewody, które zapobiegają kondensacji pary wodnej.
Czy nawilżacz jest niezbędny?
Nie – ale bardzo często jest wskazany.
Z punktu widzenia medycznego nawilżacz:
- nie obniża bezpośrednio AHI,
- nie wpływa na mechanizm zapobiegania bezdechom,
- nie zastępuje prawidłowo dobranego ciśnienia.
Jednak w praktyce klinicznej jego znaczenie jest ogromne, ponieważ:
- zwiększa komfort terapii,
- zmniejsza ryzyko przerwania leczenia,
- poprawia adherencję (czyli regularność stosowania CPAP).
A to właśnie regularność jest kluczowa dla skuteczności leczenia OBS.
Kiedy nawilżacz jest zdecydowanie wskazany?
- suchość jamy ustnej po przebudzeniu,
- pieczenie nosa lub gardła,
- nawracające infekcje górnych dróg oddechowych,
- uczucie zatkanego nosa podczas terapii,
- częste wybudzenia w nocy,
- wysokie ciśnienia terapeutyczne,
- oddychanie przez usta (szczególnie przy maskach nosowych).
W takich przypadkach brak nawilżacza często prowadzi do szybkiego zniechęcenia pacjenta.
Kiedy można stosować CPAP bez nawilżacza?
Nie każdy pacjent potrzebuje nawilżacza. Można rozważyć terapię bez niego, jeśli:
- brak objawów suchości,
- dobra tolerancja od pierwszych dni,
- niskie ciśnienia CPAP,
- środowisko o wyższej wilgotności (np. lato).
W praktyce jednak wielu pacjentów wraca do nawilżacza po kilku tygodniach.
Najczęstsze problemy związane z nawilżaczem
1. Kondensacja wody („rainout”)
Najczęstszy problem. Woda skrapla się w przewodzie i może powodować dyskomfort.
2. Zbyt duża wilgotność
Może powodować uczucie duszności lub „ciężkiego powietrza”.
3. Konieczność czyszczenia
Nawilżacz wymaga regularnej higieny, aby uniknąć rozwoju bakterii.
Jak ustawić nawilżacz?
Najlepsze podejście to stopniowa optymalizacja:
- start od średniego poziomu (np. 3–4),
- zwiększanie przy suchości,
- zmniejszanie przy kondensacji,
- dostosowanie do temperatury pomieszczenia.
W praktyce ustawienia są bardzo indywidualne.
Znaczenie nawilżacza dla skuteczności terapii
Choć nawilżacz nie wpływa bezpośrednio na parametry takie jak AHI, jego wpływ pośredni jest kluczowy:
- pacjent używa CPAP dłużej każdej nocy,
- rzadziej przerywa terapię,
- lepiej śpi,
- osiąga większe korzyści zdrowotne.
Więcej o leczeniu przeczytasz tutaj: leczenie bezdechu sennego.
Nowoczesne podejście – CPAP „komfortowy”
Obecnie standardem staje się terapia CPAP z:
- automatycznym dostosowaniem ciśnienia (APAP),
- podgrzewanym nawilżaczem,
- podgrzewanym przewodem,
- zaawansowaną analizą danych snu.
To podejście znacząco zwiększa skuteczność terapii w realnym życiu.
Źródła i literatura
Aktualne wytyczne i dane naukowe:
Masz problem z CPAP lub podejrzenie bezdechu?
Nieprawidłowo dobrana terapia lub brak komfortu to najczęstszy powód nieskutecznego leczenia. Możesz to łatwo poprawić dzięki odpowiedniej diagnostyce i optymalizacji terapii.
Zrób test ryzyka OBS Umów badanie snu